 Качество питьевой воды напрямую влияет на здоровье мочевыводящей системы — почек, мочеточников, мочевого пузыря и уретры. Загрязнённая, слишком жёсткая или химически перегруженная вода способна увеличивать риск воспалений, образования камней и нарушений фильтрации в почках. Особенно чувствительны к качеству воды дети, пожилые люди и пациенты с хроническими заболеваниями почек.
Качество питьевой воды напрямую влияет на здоровье мочевыводящей системы — почек, мочеточников, мочевого пузыря и уретры. Загрязнённая, слишком жёсткая или химически перегруженная вода способна увеличивать риск воспалений, образования камней и нарушений фильтрации в почках. Особенно чувствительны к качеству воды дети, пожилые люди и пациенты с хроническими заболеваниями почек.
В этой статье рассмотрим, какие параметры воды опасны, как они влияют на мочевыводящую систему и как снизить риски.
Почему качество воды так важно
Почки ежедневно фильтруют до 150–180 литров крови, выводя токсины, соли и лишние вещества.
Если вода содержит вредные примеси, нагрузка на почки увеличивается: они вынуждены очищать организм от дополнительных химических соединений и минеральных избытков.
1. Жесткость воды (кальций и магний)
Что это: повышенное содержание солей кальция и магния.
Последствия:
-
увеличивает риск образования камней (оксалатов, фосфатов);
-
может усиливать течение мочекаменной болезни;
-
приводит к накоплению солей в моче (оксалурия, фосфатурия).
Пожилые люди и те, кто уже имеет «песок» в почках, особенно уязвимы.
2. Избыток железа и марганца
Признаки воды: металлический вкус, рыжий осадок.
Опасность:
-
раздражение мочевыводящих путей;
-
хроническое воспаление мочевого пузыря;
-
повышенная нагрузка на почки.
Железо окисляется, образуя осадок, который может усиливать склонность к кристаллизации солей.
3. Нитраты и нитриты
Чаще всего попадают в воду из удобрений, сточных вод, старых скважин.
Влияние на организм:
-
токсичны для почек;
-
нарушают кислородный обмен;
-
особенно опасны для детей, беременных и пожилых.
Нитраты могут способствовать хроническим воспалительным процессам в почках и мочевом пузыре.
4. Хлор и хлорорганика
Водопроводная вода часто содержит хлор и продукты его реакции с органическими веществами.
Риски:
-
раздражение слизистой мочевыводящих путей;
-
усиление хронических циститов;
-
возможная токсическая нагрузка на почки.
Кипячение частично снижает содержание хлора, но не убирает хлорорганические соединения полностью.
5. Тяжёлые металлы (свинец, кадмий, ртуть)
Попадают в воду из старых труб, загрязнённых источников.
Чем опасны:
-
повреждают клетки почек (нефротоксичны);
-
могут вызывать хроническую почечную недостаточность;
-
нарушают работу фильтрационного аппарата почек.
Даже небольшие концентрации при длительном употреблении опасны.
6. Бактериальное загрязнение воды
Характерно для старых сетей, неглубоких колодцев, плохо обслуживаемых скважин.
Проблемы:
-
частые циститы, уретриты;
-
кишечные инфекции, которые затем затрагивают мочевыводящую систему;
-
риск пиелонефрита при слабом иммунитете.
Особенно опасно для пожилых людей и ослабленных пациентов.
7. Повышенная минерализация воды
Минеральная вода полезна только при правильном подборе.
Постоянное употребление высокоминерализованной воды может:
-
способствовать образованию камней;
-
повышать содержание солей в моче (оксалаты, ураты, фосфаты);
-
нагружать почки.
Для постоянного питья нужна вода с низкой минерализацией — до 200–300 мг/л.
Как качество воды связано с конкретными заболеваниями
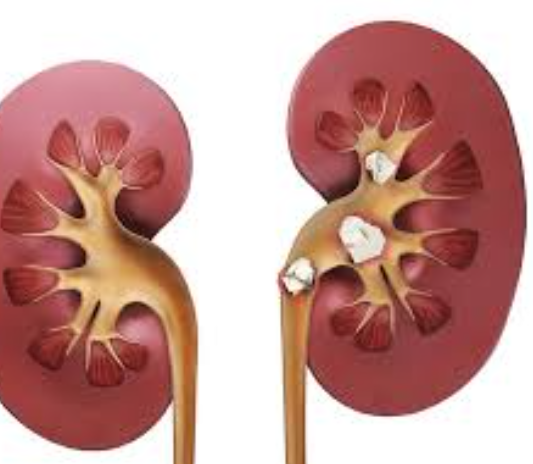
1. Мочекаменная болезнь
Мочекаменная болезнь (МКБ) — это хроническое заболевание, при котором в почках или мочевыводящих путях формируются твердые конкременты (камни). Патология распространена среди людей всех возрастов, но чаще встречается у взрослых и пожилых, особенно при нарушениях обмена веществ и хронических заболеваниях почек.
Причины образования камней
Образование камней — это результат нарушения обмена веществ и изменения состава мочи. Наиболее распространённые причины:
1. Недостаток жидкости в организме
Недостаточное потребление воды приводит к увеличению концентрации солей в моче, что способствует образованию кристаллов.
2. Нарушения обмена веществ
-
избыток кальция (гиперкальциурия),
-
повышенный уровень мочевой кислоты,
-
нарушение обмена оксалатов и фосфатов.
3. Особенности рациона
Провоцируют МКБ:
-
избыток солёной пищи,
-
частое употребление шпината, щавеля, орехов (оксалаты),
-
большое количество мяса (мочевая кислота).
4. Малоподвижный образ жизни
Ускоряет потерю кальция из костей и повышает его концентрацию в моче.
5. Хронические инфекции мочевыводящих путей
Бактерии могут изменять кислотность мочи и способствовать образованию камней.
6. Генетическая предрасположенность
Если у близких родственников были камни, риск значительно выше.
Симптомы мочекаменной болезни
Заболевание может протекать без симптомов до момента, когда камень начинает двигаться.
Основные признаки:
-
резкая боль в пояснице или боку (почечная колика);
-
боль, отдающая в пах или нижнюю часть живота;
-
кровь в моче;
-
частые позывы к мочеиспусканию;
-
боль и жжение при мочеиспускании;
-
повышение температуры (при инфекции);
-
тошнота, рвота.
Диагностика
Современные методы позволяют выявить камни любого типа:
-
УЗИ почек и мочевого пузыря;
-
рентгенография;
-
компьютерная томография (КТ) – наиболее точная;
-
анализ мочи (наличие солей, крови, бактерий);
-
биохимия крови (кальций, мочевая кислота).
Лечение мочекаменной болезни
Метод подбирается в зависимости от размера, состава и расположения камней.
1. Консервативная терапия
Подходит при камнях до 5 мм.
-
увеличенное потребление воды (2–2,5 л в день);
-
препараты, растворяющие камни определённого состава;
-
обезболивающие;
-
спазмолитики;
-
лечение инфекции (антибиотики).
2. Дистанционная ударно-волновая литотрипсия (ДУВЛ)
Неинвазивный метод, позволяющий раздробить камень на мелкие части.
3. Эндоскопические методы
-
уретерореноскопия (удаление камня через мочеиспускательный канал);
-
перкутанная нефролитотомия (через небольшой прокол).
4. Хирургическое вмешательство
Применяется при больших или сложно расположенных камнях.
Профилактика образования камней
Даже после успешного лечения важно предотвращать повторное формирование камней.
1. Поддерживайте водный баланс
Пить не менее 1,5–2 литров чистой воды в сутки.
При жаре или физической нагрузке — больше.
2. Корректируйте рацион
-
уменьшить потребление соли,
-
ограничить продукты с высоким содержанием оксалатов (шпинат, шоколад, орехи),
-
умеренно употреблять мясные блюда,
-
включать больше овощей и чистой воды,
-
контролировать вес.
3. Больше двигаться
Физическая активность улучшает обмен веществ и снижает риск камнеобразования.
4. Следить за уровнем кальция и мочевой кислоты
При склонности к МКБ рекомендуется регулярное обследование.
5. Лечить инфекции мочевыводящих путей
Хроническая инфекция увеличивает риск образования струвитных камней.
2. Хронические циститы и уретриты
Провоцируются:
-
бактериальным загрязнением,
-
хлором,
-
железом,
-
частой концентрацией мочи из-за низкого качества воды.
Если вода «раздражает» слизистую — воспаления повторяются чаще.
3. Пиелонефрит
Может возникать, если:
-
в воду попадают бактерии,
-
человек систематически употребляет загрязнённую воду,
-
иммунитет ослаблен.
Плохая вода может стать причиной «восходящей инфекции» по мочевыводящим путям.
4. Нарушение работы почек
Причины:
-
тяжёлые металлы,
-
нитраты,
-
долговременное употребление жёсткой воды,
-
токсичные соединения.
Почки работают как фильтр, но при постоянной нагрузке клетки почек повреждаются.
Как снизить риски: рекомендации
1. Использовать фильтры
Подойдут:
-
угольные фильтры (хлор, органика),
-
мембранные фильтры (бактерии, соли),
-
системы обратного осмоса (глубокая очистка),
-
умягчители воды (жёсткость).
2. Проверять воду аналитически
Если используете скважину или колодец — делать анализ 1 раз в год.
3. Отдавать предпочтение воде с низкой минерализацией
Для ежедневного питья — до 300 мг/л.
4. Не злоупотреблять минеральной водой
Лечебные и лечебно-столовые воды — только с рекомендацией врача.
5. Использовать кипячение, если нет фильтра
Кипячение уменьшает содержание хлора и бактерий, но не устраняет соли и тяжёлые металлы.
6. Пить достаточно воды
Недостаток жидкости приводит к застою мочи, что также способствует воспалениям.
 Украина, г. Львов, ул. Зеленая, 208
Украина, г. Львов, ул. Зеленая, 208
